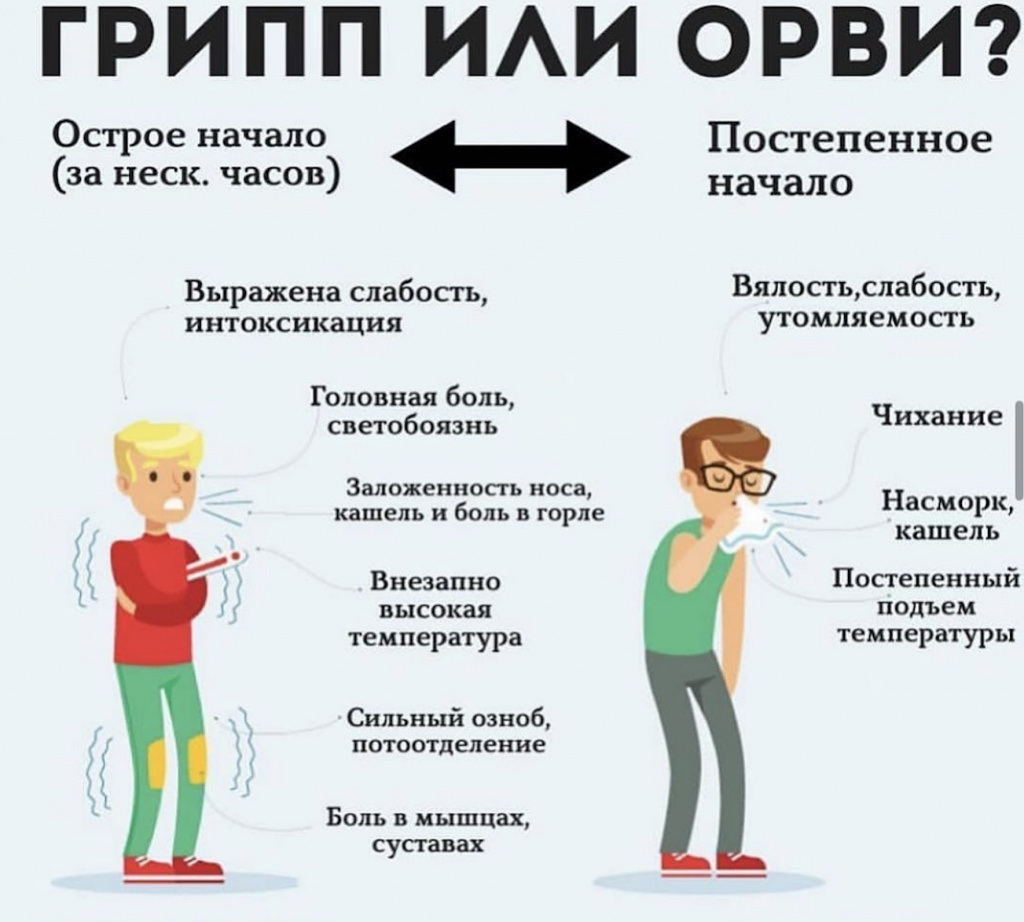
Острые респираторные вирусные инфекции (ОРВИ) - группа острых инфекционных болезней человека, передающихся воздушно-капельным путем и характеризующихся преимущественным поражением органов дыхания. ОРВИ являются самыми распространенными инфекционными болезнями человека. К числу ОРВИ относят Грипп, парагрипп, Аденовирусные болезни, респираторно-синцитиальную, риновирусную и коронавирусную инфекцию. Коксаки-вирусные болезни (см. Энтеровирусные болезни).
Этиология. ОРВИ вызываются вирусами, относящимися к различным семействам и родам, обладающими выраженным тропизмом к эпителию слизистой оболочки дыхательных путей. Они, кроме аденовирусов, относятся к РНК-содержащим вирусам, являются облигатными внутриклеточными паразитами, мало устойчивы в окружающей среде, термолабильны, мгновенно погибают под действием дезинфицирующих средств.
Источником возбудителей инфекции является только человек — больной или вирусоноситель. Передача вируса от человека к человеку происходит главным образом воздушно-капельным путем; возможно также заражение через предметы обихода (например, посуду, полотенца, игрушки). ОРВИ регистрируются во всех странах мира, чаще в средних широтах. Отмечаются выраженные сезонные (весна, осень) подъемы заболеваемости, чему способствуют охлаждение и снижение резистентности организма. К этим инфекциям восприимчивы люди всех возрастов, особенно дети.
Патогенез отдельных ОРВИ имеет общие черты (поражение эпителия различных отделов дыхательных путей и легких, интоксикация), определяющие сходство таких клинических проявлений болезни, как кашель, насморк, боль и першение в горле, острое начало болезни, наличие гиперемии и отечности слизистых оболочек зева и глотки, лихорадка, а также других симптомов общей интоксикации.
В патогенезе ОРВИ важную роль играет микст-патология, обусловленная сложными вирусно-бактериальными ассоциациями с развитием вторичных процессов: катара верхних дыхательных путей, ангины, бронхита, пневмонии, когда по существу создается синергидный патологический эффект, нередко обусловливающий тяжелое течение болезни в целом и даже ее исход. Сочетание респираторно-синцитиальной инфекции с другими ОРВИ (гриппом, парагриппом, аденовирусной инфекцией) ведет к обострению хронического бронхита и к развитию хронической пневмонии.
В то же время в патогенезе и клинических проявлениях отдельных нозологических форм имеются существенные различия (см. Грипп, Аденовирусные болезни, Энтеровирусные болезни).
Иммунитет после перенесенных ОРВИ обычно непродолжительный, типоспецифический.
ОРВИ характеризуется коротким инкубационным периодом (до 7 суток), острым началом, сочетанием катаральных явлений с лихорадкой и общей интоксикацией.
Диагноз устанавливают на основании клинической картины, данных эпидемиологического анамнеза (общение с больным или вирусоносителями), результатов лабораторных исследований.
Дифференциальный диагноз между различными ОРВИ в поликлинических условиях сложен. Выраженный токсикоз с первого дня болезни с последующим присоединением катаральных явлений со стороны верхних дыхательных путей отличает грипп от других ОРВИ, при которых развитие катаральных явлений часто предшествует повышению температуры тела, а явления интоксикации выражены слабо. Дифференциальный диагноз проводят также с продромальным периодом кори, преджелтушным периодом вирусного гепатита, пневмококковым ринитом, менингококковым назофарингитом
Лечение ОРВИ дифференцировано в зависимости от нозологической формы, тяжести течения болезни, ее осложнений и возраста больных. Основная масса больных лечится на дому. Показан постельный режим, щадящая диета, обильное питье (чай, молоко, фруктовые соки, морсы), тепловые процедуры, ингаляция, средства от насморка, кашля, бронхолитики, витамины (С, группы В), жаропонижающие средства при температуре выше 38,5°, десенсибилизирующие средства. При всех ОРВИ показаны интерферон и реаферон. При осложнениях ОРВИ применяют антибиотики и сульфаниламиды. Показаниями для госпитализации являются осложненное и тяжелое течение болезни, наличие тяжелых сопутствующих болезней. Больным с тяжелым течением ОРВИ в условиях стационара назначают донорский противогриппозный или противокоревой гамма-глобулин, нормальный человеческий иммуноглобулин, плазму, средства дезинтоксикации, кортикостероиды.
Прогноз благоприятный, однако возможны летальные исходы у лиц с отягощенным анамнезом, у детей до 1 года и больных старше 70 лет при тяжелом и осложненном течении болезни, особенно при гриппе.
Профилактика состоит в раннем выявлении и изоляции больных; повышении неспецифической сопротивляемости организма (занятие физкультурой и спортом, Закаливание организма, рациональное Питание, назначение витаминов по показаниям); ухаживающие за больными должны носить 4—6 слойные марлевые маски. Следует ограничивать во время вспышек ОРВИ посещения амбулаторий, поликлиник, зрелищных мероприятий, больных родственников. Лицам, общавшимся с больными, назначают противовирусные препараты (например, оксолиновую мазь). Помещение, где находится больной, нужно регулярно проветривать, делать влажную уборку 0,5% раствором хлорамина. В очаге проводят текущую и заключительную дезинфекцию, в частности кипячение посуды, белья, полотенец, носовых платков больных. Применяют живые или убитые вакцины (при гриппе).
По вопросам записи к врачам или на реабилитацию вы можете обращаться в кабинет №14 (ул. Курнатовского, д.7, 1 этаж) или по телефону: 8-3022-35-90-61.
Телеграм - 8-914-808-57-57
Онлайн запись - https://clck.ru/334bPw
Заказать обратный звонок на официальном сайте-https://clck.ru/38iyGq
Регистратура - 8-3022-55-57-57
Этиология. ОРВИ вызываются вирусами, относящимися к различным семействам и родам, обладающими выраженным тропизмом к эпителию слизистой оболочки дыхательных путей. Они, кроме аденовирусов, относятся к РНК-содержащим вирусам, являются облигатными внутриклеточными паразитами, мало устойчивы в окружающей среде, термолабильны, мгновенно погибают под действием дезинфицирующих средств.
Источником возбудителей инфекции является только человек — больной или вирусоноситель. Передача вируса от человека к человеку происходит главным образом воздушно-капельным путем; возможно также заражение через предметы обихода (например, посуду, полотенца, игрушки). ОРВИ регистрируются во всех странах мира, чаще в средних широтах. Отмечаются выраженные сезонные (весна, осень) подъемы заболеваемости, чему способствуют охлаждение и снижение резистентности организма. К этим инфекциям восприимчивы люди всех возрастов, особенно дети.
Патогенез отдельных ОРВИ имеет общие черты (поражение эпителия различных отделов дыхательных путей и легких, интоксикация), определяющие сходство таких клинических проявлений болезни, как кашель, насморк, боль и першение в горле, острое начало болезни, наличие гиперемии и отечности слизистых оболочек зева и глотки, лихорадка, а также других симптомов общей интоксикации.
В патогенезе ОРВИ важную роль играет микст-патология, обусловленная сложными вирусно-бактериальными ассоциациями с развитием вторичных процессов: катара верхних дыхательных путей, ангины, бронхита, пневмонии, когда по существу создается синергидный патологический эффект, нередко обусловливающий тяжелое течение болезни в целом и даже ее исход. Сочетание респираторно-синцитиальной инфекции с другими ОРВИ (гриппом, парагриппом, аденовирусной инфекцией) ведет к обострению хронического бронхита и к развитию хронической пневмонии.
В то же время в патогенезе и клинических проявлениях отдельных нозологических форм имеются существенные различия (см. Грипп, Аденовирусные болезни, Энтеровирусные болезни).
Иммунитет после перенесенных ОРВИ обычно непродолжительный, типоспецифический.
ОРВИ характеризуется коротким инкубационным периодом (до 7 суток), острым началом, сочетанием катаральных явлений с лихорадкой и общей интоксикацией.
Диагноз устанавливают на основании клинической картины, данных эпидемиологического анамнеза (общение с больным или вирусоносителями), результатов лабораторных исследований.
Дифференциальный диагноз между различными ОРВИ в поликлинических условиях сложен. Выраженный токсикоз с первого дня болезни с последующим присоединением катаральных явлений со стороны верхних дыхательных путей отличает грипп от других ОРВИ, при которых развитие катаральных явлений часто предшествует повышению температуры тела, а явления интоксикации выражены слабо. Дифференциальный диагноз проводят также с продромальным периодом кори, преджелтушным периодом вирусного гепатита, пневмококковым ринитом, менингококковым назофарингитом
Лечение ОРВИ дифференцировано в зависимости от нозологической формы, тяжести течения болезни, ее осложнений и возраста больных. Основная масса больных лечится на дому. Показан постельный режим, щадящая диета, обильное питье (чай, молоко, фруктовые соки, морсы), тепловые процедуры, ингаляция, средства от насморка, кашля, бронхолитики, витамины (С, группы В), жаропонижающие средства при температуре выше 38,5°, десенсибилизирующие средства. При всех ОРВИ показаны интерферон и реаферон. При осложнениях ОРВИ применяют антибиотики и сульфаниламиды. Показаниями для госпитализации являются осложненное и тяжелое течение болезни, наличие тяжелых сопутствующих болезней. Больным с тяжелым течением ОРВИ в условиях стационара назначают донорский противогриппозный или противокоревой гамма-глобулин, нормальный человеческий иммуноглобулин, плазму, средства дезинтоксикации, кортикостероиды.
Прогноз благоприятный, однако возможны летальные исходы у лиц с отягощенным анамнезом, у детей до 1 года и больных старше 70 лет при тяжелом и осложненном течении болезни, особенно при гриппе.
Профилактика состоит в раннем выявлении и изоляции больных; повышении неспецифической сопротивляемости организма (занятие физкультурой и спортом, Закаливание организма, рациональное Питание, назначение витаминов по показаниям); ухаживающие за больными должны носить 4—6 слойные марлевые маски. Следует ограничивать во время вспышек ОРВИ посещения амбулаторий, поликлиник, зрелищных мероприятий, больных родственников. Лицам, общавшимся с больными, назначают противовирусные препараты (например, оксолиновую мазь). Помещение, где находится больной, нужно регулярно проветривать, делать влажную уборку 0,5% раствором хлорамина. В очаге проводят текущую и заключительную дезинфекцию, в частности кипячение посуды, белья, полотенец, носовых платков больных. Применяют живые или убитые вакцины (при гриппе).
По вопросам записи к врачам или на реабилитацию вы можете обращаться в кабинет №14 (ул. Курнатовского, д.7, 1 этаж) или по телефону: 8-3022-35-90-61.
Телеграм - 8-914-808-57-57
Онлайн запись - https://clck.ru/334bPw
Заказать обратный звонок на официальном сайте-https://clck.ru/38iyGq
Регистратура - 8-3022-55-57-57